УДК: 618.147:616-007.17
Год издания: 2012
Оценка прогностического значения морфологических изменений при дисплазии многослойного плоского эпителия и плоскоклеточном раке шейки матки
Лесничая О.В.
Рубрики: 76.29.47, 76.29.49, 76.29.49
Витебский государственный медицинский университет
Тема НИР: «Диагностика, лечение и реабилитация больных предопухолевыми заболеваниями и злокачественными новообразованиями»
Сроки выполнения НИР: 2007–2011 гг.
Научный руководитель: д-р мед. наук, проф. Ю.В. Крылов
Цель: определение морфологических критериев прогноза течения дисплазии и плоскоклеточного рака шейки матки.
Было установлено, что хронический активный (p=0,007) воспалительный процесс значительной и умеренной степени выраженности (p=0,04) замедляет регенерацию и способствует развитию диспластических изменений сквамозного эпителия (p=0,007), которые регрессируют при противовоспалительной терапии в 66% (95% ДИ: 53,7–77,5; p=0,001) случаев и характеризуются низким уровнем койлоцитоза (p<0,005). Увеличение степени тяжести цервикальной интраэпителиальной неоплазии (CIN) шейки матки характеризуется одновременным возрастанием митотической активности клеток (p=0,005) с увеличением частоты патологических митозов (p=0,003) и снижением количества койлоцитов в цервикобиоптатах (p=0,037).
Выявление более высокого уровня экспрессии p53 при cancer in situ(122,3 (95% ДИ: 47,8–196,9)) по сравнению с дисплазией тяжелой степени (43,9 (95% ДИ: 16,6–71,2); p=0,007) позволяет дифференцировать варианты CIN III. Пролиферативная активность клеток возрастает с увеличением степени тяжести неопластического процесса (p<0,05): экспрессия фактора
пролиферации Ki-67 при раке шейки матки статистически значимо выше, чем при тяжелой дисплазии и CIS. При повышении степени злокачественности плоскоклеточного рака экспрессия фактора пролиферации Ki-67 (405,6 (95% ДИ: 310,5–500,6); p=0,037) и уровень накопления мутантного p53 (107,1 (95% ДИ: 61,3–152,9); (p=0,006) увеличиваются, что является неблагоприятным прогностическим признаком. Высокий и средний уровень экспрессии ингибитора апоптоза bcl-2 (более 50 на 1000 клеток при увеличении ?400) является благоприятным прогностическим маркером, который предполагает отсутствие метастазов (r s =0,50, p=0,01) и может свидетельствовать об ограниченном опухолевом процессе (r s =-0,57, p=0,005).
Было установлено, что прогрессирование плоскоклеточного интраэпителиального поражения шейки матки с развитием CIN II статистически значимо чаще (р=0,02) диагностируется при микстинфекции, обу-словленной ВПЧ (вирус папилломы человека) и ВПГ 2 (вирус простого герпеса).
При светооптическом изучении биоптатов с плоскоклеточным раком шейки матки установлена высокая частота герпетической инфекции (48% (95% ДИ: 27,4– 68,2) случаев). Цервикальная карцинома с распространением за пределы одной локализации (p<0,02) и (или) с метастазами (p<0,05) характеризуется увеличением экспрессии антигенов ВПГ 2 типа. Герпетическая инфекция эктоцервикса у пациенток с CIN III (r s =0,55, p=0,01) и раком шейки матки (r s =0,88, p=0,0003) приводит к нарастанию пролиферативной активности клеток с увеличением экспрессии Ki-67 (493,7 (95% ДИ: 341,8–645,6) и 495,0 (95% ДИ: 369,7–620,3) соответственно).
Полученные данные позволили разработать схему мероприятий по профилактике рака шейки матки, которая повышает эффективность существующего скрининга за счет выявления пациенток с повышенным риском возникновения цервикальной карциномы, что позволяет провести направленную, дифференцированную терапию при снижении экономических затрат на лечение (рис.).
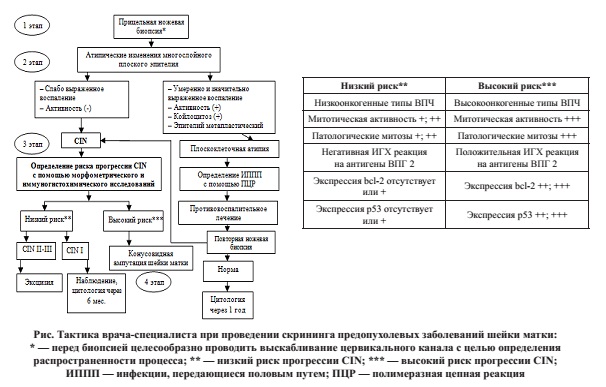
Выбор дифференцированной тактики ведения женщин с CIN определяется риском прогрессии патологического состояния на основании морфологических критериев (выраженности и характера воспалительной инфильтрации, митотической активности, количества патологических митозов, характера экспрессии bcl-2, p53, антигенов ВПГ 2). При объективизации принятия клинического решения по тактике ведения пациентов с плоскоклеточной карциномой на ранних стадиях дифференцированный подход осуществляется на основании прогноза течения патологического процесса. Применение морфологических критериев для определения риска прогрессии и прогноза течения неопластической трансформации шейки матки позволяют предотвратить прогрессирование CIN I и II в CIN III и инвазивный рак шейки матки, сохранить детородную функцию и достигнуть экономии бюджетных денежных средств. Внедрение морфологических критериев прогноза течения неопластической трансформации для объективизации лечебной тактики при CIN и плоскоклеточном раке шейки матки T1a стадии позволит получить экономию денежных средств. Так, при лечении цервикальной интраэпителиальной неоплазии соответственно предложенному алгоритму экономический эф-фект в расчете на 1000 женщин, заболевших CIN, со-ставит 14 784,2 у.е. При этом коэффициент экономической эффективности затрат на 1000 пациенток будет равен 0,39. Экономический эффект при внедрении предлагаемого алгоритма диагностики и ведения женщин с плоскоклеточным раком на ранних стадиях составит 124 420 у.е. Коэффициент экономической эффективности составит 1,11.
Таким образом, установленные светооптические и иммуногистохимические признаки с их количественной и полуколичественной оценкой дают возможность прогнозировать течение цервикальной интраэпителиальной неоплазии и плоскоклеточного рака шейки матки. Патоморфологическое заключение о прогнозе дисплазии и карциномы шейки матки позволяет обосновать целенаправленный подход к лечению и диспансерное наблюдение женщин с данной патологией.
Комплексная этапная схема диагностического поиска и выбора оптимальной тактики ведения женщин с предраковыми состояниями шейки матки позволяет усовершенствовать скрининг истинной цервикальной предраковой патологии, предупредить прогрессию дисплазии МПЭ с развитием карциномы и таким образом снизить заболеваемость и смертность от рака шейки матки. Разработанная методика дает возможность дифференцировать истинные предраковые состояния от атипических изменений, обусловленных воспалением.
Разработанный алгоритм морфологической диагностики и тактики ведения женщин с цервикальной интраэпителиальной неоплазией позволяет выделить группы женщин с высоким и низким риском прогрессии CIN, провести рациональную терапию, а также избежать агрессивного лечения и его последствий.
С целью сохранения репродуктивной функции женщины за счет возможности проведения органосохраняющих оперативных вмешательств и повышения эффективности диагностики и лечения разработаны и внесены дополнения в схему ведения женщин детородного возраста с плоскоклеточным раком шейки матки на стадиях IА1 и IА2 (T1a).
Область применения: гинекология, онкология.
Рекомендации по использованию: учреждения здравоохранения, выполняющие патоморфологические исследования шейки матки, оказывающие гинекологическую и онкогинекологическую помощь, учебный и онкогинекологическую помощь, учебный процесс.
Предложения по сотрудничеству: консультативная помощь при внедрении.