УДК: 616.12-007-053.1:618.3/.4
Год издания: 2016
Тактика прегравидарной подготовки женщин с врожденными пороками сердца
Курлович И.В., Белуга М.В., Юркевич Т.Ю., Зубовская Е.Т., Митрошенко И.В., Демидова Р.Н.
Рубрики: 76.29.30, 76.29.48
Республиканский научно-практический центр "Мать и дитя"
Тема НИР: «Разработать программу по обеспечению прегравидарной подготовки, ведению беременности и родоразрешению беременных с врожденными пороками сердца».
Сроки выполнения НИР: январь 2013 г. — декабрь 2015 г.
Научный руководитель: канд. мед. наук И.В. Курлович.
Источник финансирования: госбюджет.
Цель - разработать и внедрить комплекс лечебно-диагностических мероприятий по прегравидарной подготовке, ведению беременности и родоразрешению женщин с врожденными пороками сердца, позволяющий уменьшить число преждевременных родов, рождение недоношенных детей с низкой массой тела, а также перинатальную заболеваемость и смертность на основе оптимизации интенсивной терапии и динамического мониторинга основных функций жизнеобеспечения.
В настоящее время существует тенденция к увеличению числа молодых женщин с врожденным пороком сердца, которые планируют беременность и хотят иметь полноценную семью. Несмотря на отдельные состояния, связанные с повышенным риском материнской смертности, отказ от беременности у пациенток с некритичным поражением сердца снижает качество жизни больше, чем последствия беременности и родов.
Был проведен ретроспективный анализ 239 историй родов женщин с врожденными пороками сердца (ВПС), госпитализированных в ГУ «РНПЦ «Мать и дитя» за период 2009-2012 годы. Средний возраст пациенток составил 25 лет (95% ДИ 25,4-26,7).
Структура врожденных пороков: дефект межпредсердной перегородки (ДМПП) встречался у 83 (34,7%) пациенток, дефект межжелудочковой перегородки (ДМЖП) - у 28 (11,7%), открытый артериальный проток (ОАП) - у 24 (10,0%), стеноз устья легочной артерии (СУЛА) - у 19 (7,9%), бикуспидальный аортальный клапан (БАК) и другие пороки аортального клапана (АК) - у 25 (10,5%), тетрада Фалло - у 9 (3,8%), коарктация аорты - у 6 (2,5%), атрио-вентрикулярная коммуникация (АВК) - у 5 (2,1%), другие сложные и сочетанные пороки - у 40 (16,7%) беременных. Оперативное лечение порока до беременности было выполнено у 95 пациенток (39,7%).
Легочная гипертензия (ЛГ) осложняла течение заболевания у 67 пациенток (28,0%), причем у 25 (37,3%) из них в анамнезе была произведена хирургическая коррекция порока.
Степень недостаточности кровообращения (НК) по классификации New York Heart Association (NYHA) до беременности и при первом обращении беременной к терапевту (и/или кардиологу) была определена только у 29 (12,1%) пациенток: у 25 соответствовала I функциональному классу (ФК), 4 женщины были отнесены к ФК II.
Оценка степени недостаточности кровообращения (НК) по классификации Н.Д. Стражеско была выполнена у 180 пациенток, только у двух была определена как НК IIа, у остальных 178 - НК 0-I.
При анализе структуры пороков у пациенток с преждевременными родами достоверно чаще встречалась тетрада Фалло и сложные/сочетанные пороки независимо от выполнения хирургической коррекции, а также легочная гипертензия и более выраженная недостаточность кровообращения, таблица 1.
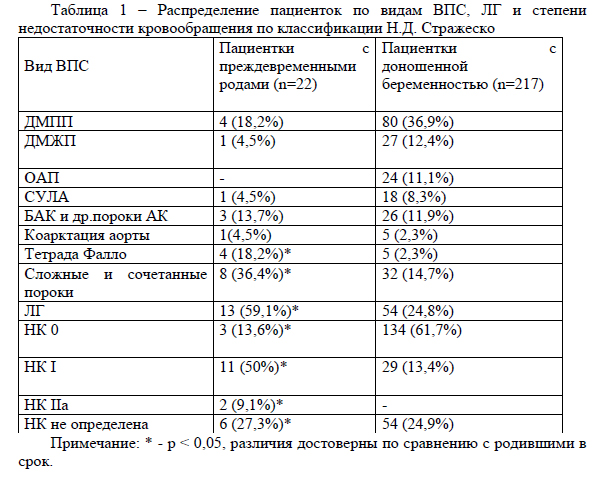
Всего преждевременные роды произошли у 22 пациенток (9,2%), 71 (29,7%) новорожденных детей нуждались в дальнейшем лечении в отделении интенсивной терапии и реанимации новорожденных либо в условиях второго этапа выхаживания.
Проведенный анализ в большинстве случаев свидетельствует о благоприятном течении и исходах гестации на фоне врожденного порока сердца в случае его компенсации в процессе прегравидарной подготовки.
Результатом совместной работы кардиолога, акушера-гинеколога и анестезиолога-реаниматолога при консультировании таких пациенток должна быть всесторонняя комплексная оценка как материнского, так и перинатального риска и достижение наилучшего результата в зависимости от решения женщины и ее семьи.
Наблюдение и ведение девочек с врожденным пороком сердца осуществляется с рождения в поликлинике и кардиохирургическом центре. Проводится углубленная оценка вида порока сердца, определяется наличие сердечной недостаточности, тяжести течения и осложнений. Хирургическая коррекция порока и консервативная терапия выполняется по показаниям. В возрасте 14 лет девочек передают в амбулаторных условиях врачу-кардиологу подросткового кабинета, где проводится консультирование по методам контрацепции. С 18 лет осуществляется двойная диспансеризация врачом-кардиологом и врачом-акушером-гинекологом.
При планировании беременности пациенткам проводится оценка степени риска для жизни в зависимости от характеристики порока: порок без признаков сердечной недостаточности; начальные проявления сердечной недостаточности; правожелудочковая недостаточность, недавно возникшая мерцательная аритмия, легочная гипертензия; левожелудочковая недостаточность, мерцательная аритмия, тромбоэмболия. Беременность можно планировать только при пороках без признаков сердечной недостаточности или при наличии начальных проявлений сердечной недостаточности.
Планирование беременности у женщин с врожденным пороком сердца осуществляется в амбулаторно-поликлинических учреждениях здравоохранения совместно врачом-акушером-гинекологом и врачом-терапевтом преимущественно по месту жительства.
В прегравидарном периоде плановая кардиологическая помощь в амбулаторно-поликлинических учреждениях здравоохранения оказывается на основе взаимодействия врача-терапевта и врача-кардиолога.
Объем обследования пациенток с врожденным пороком сердца при планировании беременности включает клинический анализ крови и мочи, оценку функции печени и почек, сердечно-сосудистой системы, базисные тесты коагулограммы с включением определения Д-димера.
При наличии патологических изменений в показателях коагулограммы выполняют расширенный объем исследований с определением протеинов С и S, антитромбина III, волчаночного антикоагулянта (при увеличении R АЧТВ >1,2). Включение антиагрегантов и антикоагулянтов с целью профилактики тромботических осложнений требует изучения агрегационной функции тромбоцитов в динамике. Исследования дополняются определением кислотно-основного баланса и газового состава крови, рентгенографией органов грудной клетки, ЭКГ, эхокардиографией.
Планирование беременности у пациенток после вмешательств на сердце возможно с учетом характера функциональных изменений не ранее 3 мес. после оперативных вмешательств по поводу врожденных пороков сердца с сохранением внутрисердечных структур и не ранее 9 мес. после операций, сопряженных с необходимостью замещения или протезирования внутрисердечных структур.
С целью оценки эффективности прегравидарной подготовки, тактики ведения беременности и родоразрешения пациенток с ВПС проведен анализ течения беременности, исходов родов у 110 беременных женщин. Из них 80 (основная группа) с врожденными пороками сердца и 30 беременных женщин без акушерской и экстрагенитальной патологии (контрольная группа).
Средний возраст беременных в основной группе составил 26,2±0,64 года (M±m), в контрольной группе - 29,2±0,74 лет (M±m). Группы однородны по возрастному составу (p>0,05).
Структура врожденных пороков была следующей: дефект межпредсердной перегородки (ДМПП) встречался у 24 (30%) пациенток, дефект межжелудочковой перегородки (ДМЖП) - у 10 (12,5%), открытый артериальный проток (ОАП) - у 6 (7,5%), стеноз устья легочной артерии (СУЛА) - у 10 (12,5%), бикуспидальный аортальный клапан (БАК) - у 7 (8,7% ) и другие пороки аортального клапана (АК) - у 6 (7,5%), тетрада Фалло - у 5 (6,3%), коарктация аорты в сочетании с другими пороками аортального клапана - у 2 (2,5%), сочетания дефектов перегородок, атриовентрикулярная коммуникация и другие сложные сочетанные пороки встречались - у 10 (12,5%) беременных.
Оперативное лечение порока до беременности было выполнено у 35 пациенток (43,8%). Из них полная хирургическая коррекция порока произведена у 24 (68,6%) пациенток.
Легочная гипертензия (ЛГ) осложняла течение заболевания у 11 пациенток (13,8%), причем у 5 из них в анамнезе была произведена хирургическая коррекция порока.
Функциональный класс недостаточности кровообращения (НК) по классификации New York Heart Association (NYHA) у 79 (98,7%) пациенток соответствовал I-II функциональному классу (ФК), состояние 1 беременной было оценено как ФК III.
Оценка степени недостаточности кровообращения (НК) по классификации Н.Д. Стражеско у четырех пациенток была определена как НК IIа, у остальных 76 (95%) - НК 0-I.
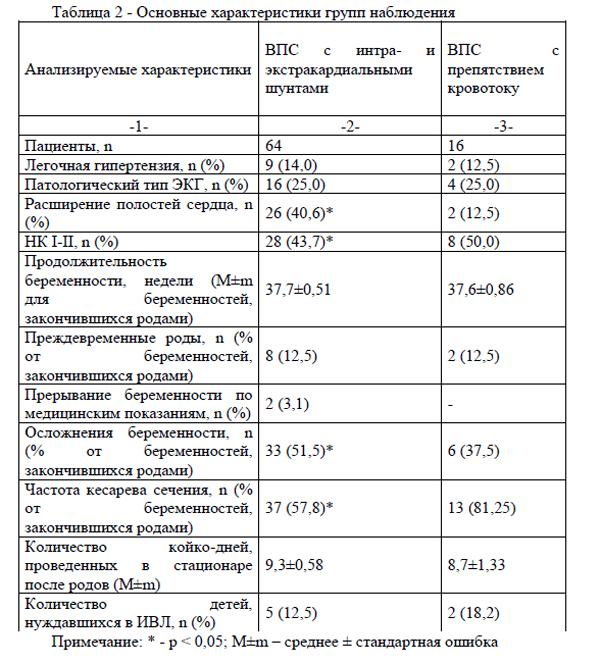
Для достижения состояния устойчивой компенсации родильницам основной группы понадобилось значительное время пребывания в стационаре, что свидетельствует о выраженности гемодинамических нарушений, требующих коррекции (табл.2).
Продолжительность гестации у женщин с ВПС была достоверно ниже по сравнению с контрольной группой (37,0±0,67 и 39,0±0,17 недель соответственно), частота преждевременных родов у женщин с ВПС была достоверно выше и составляла 12,8% (10 случаев).
Значительное увеличение частоты родоразрешения путем операции кесарева сечения в основной группе исследованных пациентов по сравнению с контролем объясняется сроком гестации на момент определения показаний, в т.ч. для досрочного родоразрешения, а также динамикой клинических проявлений ВПС.
Также дети от пациенток с ВПС достоверно чаще нуждались в искусственной вентиляции легких, что связано с рождением недоношенных детей у данной группы беременных.
Родоразрешение путем операции кесарева сечения было выполнено у 50 (62,5%) пациенток, однако врожденный порок сердца и состояние сердечно-сосудистой системы явились основным показанием к оперативному родоразрешению только у 5 (10%) беременных, в остальных случаях операция была выполнена по сочетанным с акушерскими показаниям (оперированная матка, рубец на матке, тазовое предлежание плода, острая внутриматочная гипоксия плода и тд.).
Досрочное родоразрешение производилось при высоком риске развития декомпенсации ВПС у женщины либо по показаниям со стороны плода у 9 (11,3%) пациенток. Через естественные родовые пути были родоразрешены 28 (35%) пациенток, из них у 19 (67,8%) роды были запланированными и индуцированными.
Выполнение указанного алгоритма позволит повысить эффективность прегравидарной подготовки женщин с врожденным пороком сердца, снизить частоту осложнений во время беременности, тем самым способствовать снижению частоты материнской и младенческой заболеваемости и смертности.
Область применения: акушерство и гинекология, клиническая лабораторная диагностика.
Предложения по сотрудничеству: организационно-методическая и консультационная помощь.