УДК: 616.12-089
Год издания: 2017
Ближайшие и отдаленные результаты операции артериального переключения у новорожденных и детей первого года жизни
Линник Ю.И., Дедович В.В., Дроздовский К.В., Башкевич А.В., Турчинова И.Г., Евграфова Л.В., Королькова Е.В.
Рубрики: 76.29.30, 76.29.39, 76.29.47
Республиканский научно-практический центр детской хирургии
Врожденные пороки сердца (ВПС) являются одной из важнейших проблем педиатрии, здравоохранения и современного общества в целом. По значимости прогноза для жизни ребенка ВПС занимают ведущее место среди всех поражений сердца в детском возрасте. Одним из наиболее распространенных пороков сердца с выраженным цианозом в периоде новорожденности является транспозиция магистральных артерий (ТМА), по данным разных авторов, составляющая 5-15% от числа всех ВПС. Показатели выживаемости при данном пороке наихудшие в группе с интактной межжелудочковой перегородкой (МЖП): 20% детей погибает в возрасте до 1-й недели; 83% - до 2 мес.; 96% - до 12 мес.
По мере развития детской кардиохирургии для коррекции ТМА был разработан целый ряд паллиативных и радикальных операций. Тем не менее, за последние десятилетия именно артериальное переключение, впервые выполненное A.D. Jatene в 1975 г., завоевало всеобщее признание как метод выбора хирургического лечения при данной патологии. Тем не менее, несмотря на стремительное развитие кардиохирургии и смежных специальностей, изменение подходов к дооперационному ведению пациентов с ТМА и появление новых групп фармакологических препаратов, основными причинами летальности после операции артериального переключения продолжают оставаться недостаточность левого желудочка (ЛЖ) и легочная гипертензия (без учета сопутствующей патологии).
Целью исследования явилось обобщение опыта хирургической коррекции ТМА в РНПЦ детской хирургии, а также выявление факторов риска (предикторов) летального исхода операции артериального переключения и тяжелого течения раннего послеоперационного периода.
В настоящей работе проведен ретроспективный анализ непосредственных результатов 98 операций артериального переключения у детей с ТМА, выполненных в период с 2007 по 2012 гг. В 70,4% случаев данный ВПС был обнаружен у мальчиков, в 29,6% - у девочек. Средний возраст и вес прооперированных детей на момент вмешательства составили 10,2±9,23 (от 0 до 50) суток и 3,4±0,52 (от 2,2 до 5,3) кг соответственно. На первом этапе все наблюдения были объединены в две группы: 1-я - пациенты с ТМА и интактной межжелудочковой перегородкой (МЖП) либо гемодинамически незначимыми дефектами межжелудочковой перегородки (ДМЖП); 2-я - пациенты с ТМА и гемодинамически значимыми ДМЖП.
В 64,2% случаев пациентам из 1-й группы наблюдения перед выполнением артериального переключения была произведена баллонная атриосептостомия (процедура Рашкинда), в результате которой размер межпредсердного сообщения (МПС) увеличился с 3,3±1,42 мм до 6,8±1,67 мм (р<0,001). Выполнение данной манипуляции во 2-й группе потребовалось лишь в 38,7%, что также сопровождалось увеличением размера МПС с 3,1±1,80 до 6,6±2,11 мм (р<0,002).
Все операции артериального переключения выполнялись в условиях искусственного кровообращения (ИК) с максимальной объемной скоростью перфузии 2,3±0,09 л/мин/м2, при минимальной температуре тела 28,3±4,48 (от 15 до 36) °С. Двум пациентам из 2-й группы наблюдения с аномалией Тауссиг-Бинга и коарктацией аорты была выполнена двухэтапная коррекция имеющегося ВПС (пластика коарктации аорты и бандирование легочной артерии из левосторонней заднебоковой торакотомии с последующей операцией артериального переключения из срединного доступа). Все операции артериального переключения выполнялись по стандартной схеме. После ревизии магистральных сосудов и коронарных артерий, стандартного подключения аппарата (ИК), пережатия аорты и антеградной кардиоплегии надклапанно пересекалась аорта и легочная артерия. Затем выполнялась ревизия синусов аортального и легочного клапанов, а также устьев коронарных артерий, которые высекались в виде U-образных площадок. В двух случаях высечение устьев коронарных артерий производилось единой площадкой. После мобилизации наиболее проксимальных участков коронарных артерий (во избежание избыточного натяжения) осуществлялась их реимплантация в ближайшие неоаортальные синусы. С целью предупреждения развития в раннем послеоперационном периоде острой левожелудочковой недостаточности ряд операций артериального переключения сопровождался оставлением небольшой (3-4 мм) фенестрации в межпредсердной перегородке.
Целостность легочной артерии восстанавливалась заплатой из ауто- (29,6%), ксеноперикарда (63,3%) или легочного аллографта (7,1%) после выполнения маневра Лекомпта. Средняя продолжительность ИК и времени пережатия аорты в 1-й группе составила 171,0±42,45 и 95,3±17,95 мин, во 2-й - 216,3±46,93 и 118,0±27,51 мин соответственно. Для профилактики синдрома тесного средостения в 17 (17,3%) случаях был применен метод пролонгированной открытой стернотомии продолжительностью 82,2±34,94 ч.
На момент выполнения артериального переключения средний возраст пациентов 1-й группы составил 7,6±4,0 сут, вес - 3,4±0,52 кг. Аналогичные показатели во 2-й группе - 15,9±13,83 суток и 3,6±0,51 кг соответственно. Увеличение (р<0,002) среднего возраста пациентов из 2-й группы можно объяснить более компенсированным их состоянием вследствие большего объема внутрисердечных коммуникаций (гемодинамически значимые ДМЖП), что позволило несколько отсрочить оперативное вмешательство. Средняя продолжительность пребывания детей в отделении интенсивной терапии составила 13,7±10,48 сут в 1-й группе наблюдения, что сопоставимо (р>0,1) с таковой (16,9±8,90 сут) во 2-й группе. Достоверных различий в продолжительности искусственной вентиляции легких между наблюдениями обеих групп также не выявлено (р>0,05).
Обнаруженные в ходе исследования достоверные различия показателей морфологии левого желудочка (фракции выброса - ФВ; конечно-диастолического объема - КДО; индексированной массы миокарда - ИММ), предшествовавшей артериальному переключению, полностью объясняются особенностями гемодинамики данного ВПС пациентов обеих групп. Тем не менее, в результате проведенного унивариантного анализа факторов риска летального исхода после выполнения анатомической коррекции ТМА (таблица 1) было установлено, что исходный показатель ИММ ЛЖ среди пациентов, умерших в раннем послеоперационном периоде, был достоверно ниже (р<0,01) такового в группе выживших (35,7±5,91 и 50,4±17,91 г/м2).
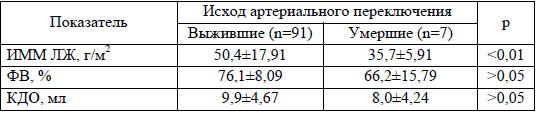
В результате проведенного анализа не было установлено взаимосвязи (р>0,1) между сочетанием ТМА и гемодинамически значимыми ДМЖП либо сложной анатомией коронарных артерий (КА) с летальным исходом хирургической коррекции ВПС, а также тяжелым течением послеоперационного периода. Также не удалось обнаружить какой-либо корреляции между частотой возникновения в отдаленном периоде стеноза легочной артерии с используемым для ее восстановления типом шовного материала и видом заплаты. Во всех семи случаях коррекции ТМА с последующим летальным исходом наблюдалось «нормальное» расположение устьев КА в синусах, однако в одном из них было отмечено раннее ветвление левой КА, из-за чего потребовалась ее повторная реимплантация в неоаорту.
Показатель ранней послеоперационной летальности ТМА за изученный промежуток времени составил 7,14% (с 2010 по 2012 гг. смертельные исходы после хирургической коррекции ТМА отсутствуют). Острая сердечная недостаточность явилась причиной смерти троих детей (3,1%), еще в одном случае у умершего ребенка была диагностирована мультикистозная энцефалопатия в исходе мультилокулярной энцефаломаляции (1,0%). Среди других причин летальных исходов (3) были: синдром ДиДжорджи (1,0%), синдром Алажиля (1,0%) и генерализованная врожденная ЦМВ-инфекция (1,0%).
Структура ранних послеоперационных осложнений при ТМА была представлена атриовентрикулярной блокадой III степени в 6 (6,1%) случаях, одно- и двухсторонним хилотораксом в 5 (5,1%), релаксацией левого купола диафрагмы в 4 (4,1%), послеоперационным кровотечением в 1 (1,0%) и остеомиелитом грудины также в 1 (1,0%) случае. В более отдаленном периоде наблюдения двум детям потребовалась пластика митрального клапана ввиду его выраженной недостаточности. В трех случаях была произведена рентгеноэндоваскулярная баллонная дилатация стеноза в области наложения легочного анастомоза и в 1 - пластика восходящей аорты и ствола легочной артерии с последующей имплантацией клапаносодержащего кондуита (Contegra) в позицию правый желудочек - легочная артерия. Сравнительный анализ летальности после выполнения артериального переключения демонстрирует, что накопление хирургического опыта в лечении ТМА сопровождается значимым снижением (р<0,001) данного показателя с 13,0% (2007-2009 гг.) до 0,0% (2010-2012 гг.), а на первый план выходят проблемы интенсивной терапии.
Полученные на данном этапе результаты диктуют необходимость проведения более углубленного мультивариантного анализа влияния предполагаемых факторов риска летального исхода (тяжелого течения послеоперационного периода) после артериального переключения с установлением степени значимости каждого из них.
Область применения: кардиохирургия.
Рекомендации по использованию: результаты исследования могут быть использованы при выборе тактики хирургического лечения транспозиции магистральных артерий у новорожденных и детей первого года жизни.
Предложения по сотрудничеству: совместные исследования по указанной тематике.